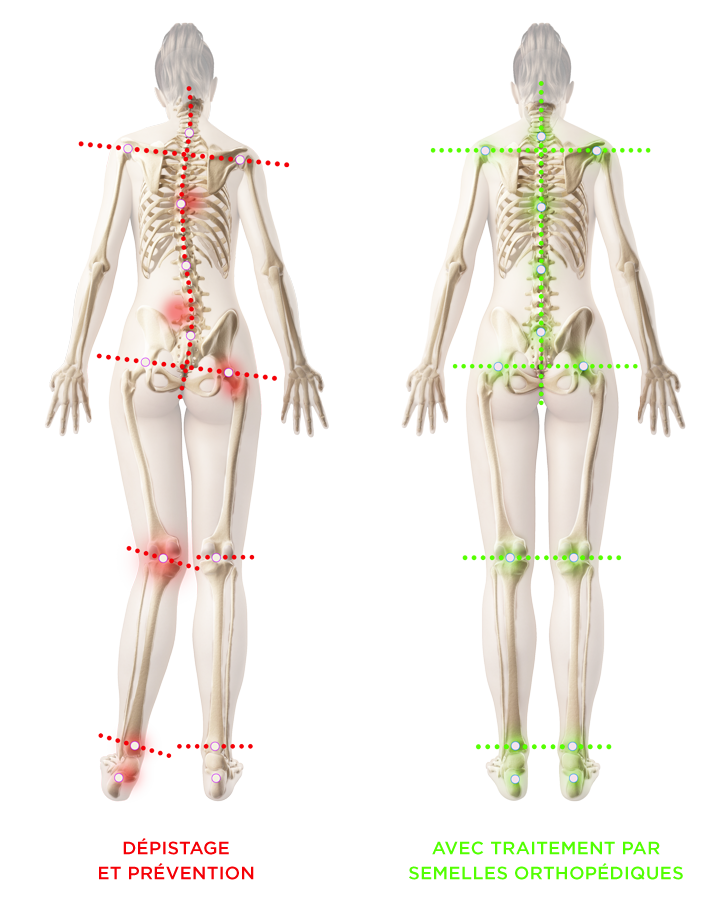
Dépister & prévenir les risques de l’appareil locomoteur
Chez l’enfant comme pour l’adulte, la détection précoce des risques de l’appareil locomoteur est un véritable enjeu de santé publique. Le dépistage et la prévention jouent un rôle essentiel dans la préservation de la qualité de la marche, de l’équilibre et du bien-être quotidien. Un bilan postural permet ainsi de réduire les risques et les douleurs associés aux problèmes osseux, musculaires et neurologiques de l’appareil locomoteur.
Les semelles orthopédiques (ou orthèses plantaires), si nécessaire, sont des traitements délivrés et conçus sur-mesure par le podologue suite à une consultation (examen postural, analyse du mouvement). Elles agissent sur bon nombre de pathologies en apportant à l’ensemble du corps des possibilités de rééquilibrage et d’harmonisation des contraintes, tant aux niveaux osseux, musculaires, tendineux, neurologiques que sur le dos et / ou le membre inférieur.
1) L’ Hallux Valgus
L’« oignon » est une protubérance d’os ou de tissus autour de l’articulation. Il commence habituellement lorsque le gros orteil (hallux) se déplace vers les petits orteils (valgus : en dehors).
Il s’agit d’une double désaxation entre le 1 et le 2nd métatarsien de 10° d’une part, et d’une seconde entre la 1ère phalange sur le 1er métatarsien de 20°.
En résulte une perte de propulsion, une douleur et une arthrose ainsi que des conséquences de report de contraintes sur les autres orteils notamment.
Les causes sont multiples: génétique, désaxation de l’appareil locomoteur (affaissement de la voute ou de la cheville), la chaussure.
Le recours à la chirurgie de façon trop précoce (cela recommence et les risques et causes visant l’appareil locomoteur n’ont pas identifiés) ou à contrario trop tardive (cela complique l’intervention du chirurgien) n’est pas souhaitable.
Les Semelles Orthopédiques réduisent les douleurs et la surcharge de cette articulation.
Parlez en à votre Podologue et à votre médecin traitant.
2) Tendinites/Tendinopathies/Technopathies
La tendinite est due à l’inflammation des tendons des muscles s’enserrant sur un os.
Les facteurs favorisants sont notamment : des mouvements répétitifs, une blessure ou des mouvements trop intenses qui fatiguent le tendon.
Les origines sont des désaxations d’une ou plusieurs articulations et constituant des facteurs de risques d’arthrose à terme.
Elle est fréquente chez les travailleurs, les sportifs ou les personnes âgées dont les tendons ont subi des déchirures microscopiques, provoquées par l’usure et par des désaxations de l’appareil locomoteur non décelées et provoquant une surcharge de travail pour le muscle comme pour l’articulation.
La tendinite la plus fréquente est celle de l’épaule mais la main, le poignet, le coude, le genou et la cheville, le pied sont aussi des zones souvent concernées. (ex: tendinite du moyen fessier causée par une bascule du bassin avec un genu valgum et un pied valgus favorisée par une rando ou un déménagement).
Le dépistage et la prévention doivent s’ajouter au traitement isolée de la douleur afin d’en traiter la cause et les facteurs de risques visant l’appareil locomoteur.
3) Rupture du tendon d’Achille
Le tendon d’Achille est le plus gros du corps humain ( 15 cm de long, il résiste à 400 Kg de charge) : il relie le triceps sural au calcanéum ; il permet la flexion plantaire et la propulsion à la marche.
Sa rupture est brutale au cours d’une course vers l’avant ; le sujet s’écroule après avoir ressenti une violente douleur derrière sa cheville croyant avoir reçu un coup à cet endroit. La rupture survient le plus souvent sur tendon sain, sans qu’il y ait un passé de tendinopathie.
Après l’accident, l’arrière de la cheville est gonflée mais peu douloureux permettant la marche avec boiterie. Il est important de noter que la flexion plantaire du pied est toujours possible grâce à des muscles agonistes, ce qui entraîne des retards de diagnostic et de consultation.
4) L’entorse externe de cheville
L ‘entorse est la conséquence d’un mouvement articulaire qui va au delà de ses possibilités anatomique, le système capsulo-ligamentaire est alors mis en tension jusqu’à sa rupture dans les entorses graves.
C’est la pathologie la plus courante chez le sportif, elle se rencontre dans tous les sports et à tous les niveaux de pratique. L’entorse externe représente plus de 90% des entorses de cheville.
Le système ligamentaire n’a pas uniquement pour fonction le maintient passif de l’articulation, mais il contient des capteurs destinés à l’équilibre de l’articulation en donnant des renseignements sur la position spatiale de celle-ci aux muscles qui jouent ainsi leur rôle de stabilisateur actif grâce à leurs contractions ou relâchements : c’est la proprioception. La perte de cette proprioception suite à une entorse grave est responsable d’une instabilité secondaire donc de récidives, d’où l’importance de la rééducation et des Semelles Orthopédiques.
5) La Périostite tibiale
Ce sont les douleurs, à type de brûlures, lors de la pratique sportive qui motivent la consultation. Elles sont situées à la face antéro-interne du tibia, souvent des 2 cotés (50 % des cas). La palpation est douloureuse. Lorsqu’elles traînent, les douleurs peuvent être présentes à la marche.
Le périoste est un tissu conjonctif qui recouvre la surface des os, il est riche en nerf et vaisseaux et se confond avec les terminaisons des tendons sur l’os.
Les mécanismes responsables de l’inflammation du périoste sont :
- Les vibrations causées par des courses sur terrain dur et/ou des chaussures inadaptées.
- Des tractions excessives sur les zones d’insertion des muscles sur le périoste avec souvent comme origine des rétractions musculaires ou des mauvais appuis.
- Des traumatismes répétés directement sur le périoste à la face antérieur du tibia ( chaussures de ski, patin, choc répété au football par exemple).
- Des désaxations du pied, de la cheville ou de l’appareil locomoteur en général (ex: bascule du basin)
6) Syndrome de la bandelette ilio-tibiale
L’appellation « syndrome de l’essuie glace » vient du fait, qu’en extension du genou, la bandelette ilio-tibiale est située en avant de la tubérosité du condyle externe, et qu’en flexion, celle ci glisse sous le condyle externe à la manière d’un essuie glace.
Ainsi, à chaque mouvement de flexion-extension du genou, il y aura un conflit entre la bandelette ilio-tibiale et le condyle externe qui fait un peu saillie.
Le syndrome de la bandelette ilio-tibiale est une pathologie que l’on rencontre très fréquemment chez les coureurs à pied ; il peut se voir aussi chez les cyclistes et chez les randonneurs plus particulièrement lors des descentes.
Autre particularité de ce syndrome c’est qu’au repos, lors de la marche ou même lors d’activités sportives qui nécessitent des courses irrégulières, comme le tennis ou le basket il n’existe aucune douleur.
Des désaxations du pied et/ou des genoux et/ou un manque d’homogénéisation du temps d’appui sur chaque membre sont systématiquement retrouvées à l’occasion du dépistage par votre Podologue.
7) Le syndrome de loge chronique chez le sportif
Désigne des douleurs à type de crampes d’une ou le plus souvent des deux jambes rythmées par l’effort et entraînant l’arrêt de celui-ci.
Lors de l’exercice, le muscle « gonfle » par l’afflux sanguin, cette augmentation de volume (20% environ) va se faire dans une loge inextensible qui devient alors trop petite pour son contenant et entrainer une augmentation de pression à l’interieur de celle-ci. cette augmentation de pression va « étouffer » le muscle ( l’artére, les veines et le nerf à l’interieur de la loge vont etre comprimés) entrainant douleurs et arrêt de l’exercice.
Il faut rechercher les facteurs favorisants Le syndrome de loge chronique
- Pieds plats
- Prise d’androgène ou musculaire récente
- Médicaments responsables d’une vaso-constriction
- Séquelles d’une lésion musculaire (ou tumeur augmentant le contenu de la loge)
8) Les fractures de fatigue
Ce sont des micro fissures survenant sur un os sain par microtraumatismes répétitifs et hypersollicitation du système ostéo-articulaire.
Au début, le patient consulte pour des douleurs à l’effort peu intenses avec des signes locaux discrets comme un léger œdème mais surtout une douleur à la palpation précise de la zone atteinte. Petit à petit, les douleurs deviennent permanentes.
Elles sont favorisées par une augmentation de la charge d’entraînement, une surface de jeu ou un matériel inadapté, et sont plus fréquentes en début de saison avec une reprise d’activités sportives trop brutale. Elles sont fréquentes chez le coureur à pied de fond ( marathonien) puisque plus de 10% d’entre eux sont concernés avec une localisation préférentielle au tibia et aux métatarsiens (os long du pied).
Il s’agit ici également pour votre Podologue de retrouver les facteurs de risques et de contraintes sur l’os ou l’articulation (et sur les autres..) et de mettre en décharge.
Seule la Scintigraphie permettra un diagnostic certain et précoce. La radio, en effet ne l’objective que bien plus tard.
L’absence de repos et de Traitement Orthopédique conduit à une fracture vraie avec déplacement.
9) Douleurs de genou valgum/Varum ou de hanches (gonalgie, coxalgie)
Le genou est une articulation complexe, à la fois mobile, souple, solide et résistante. Il supporte le poids du corps et permet une activité physique et sportive.
Situé entre l’extrémité inférieure du fémur et l’extrémité supérieure du tibia. Entre ces deux extrémités, on retrouve les condyles fémoraux, les plateaux tibiaux, recouverts de cartilage, s’interposent le ménisque interne et externe.
Les ligaments maintiennent en contact le fémur et le tibia et on retrouve en périphérie les ligaments latéraux interne et externe.
Au centre du genou se situent les ligaments croisés postérieur et antérieur.
Comprendre le fonctionnement du genou, ses défaillances, les différentes pathologies.
Le dépistage permet à votre Podologue de réduire les risques visant l’appareil locomoteur et de réduire la douleur.
La hanche ou articulation coxo-fémorale,unit le bassin (os coxal) au fémur. C’est une énarthrose à 3 degrés de liberté qui allie stabilité et mobilité.
Elle est enfouie dans les muscles de la hanche et stabilisée par de puissants ligaments.
Elle joue un rôle prépondérant dans le soutien du poids du corps et dans la Bipédie.
Une bascule du bassin, une désaxation des genoux ou de la cheville entrave son mouvement ,entraîne des pincements, des douleurs articulaires et ou musculaires ainsi que des troubles et risques sur l’Appareil locomoteur.
10) Les accidents musculaires
- la crampe. C’est la contraction brutale et involontaire d’un muscle ; souvent très douloureuse, elle cède spontanément en quelques minutes. Elle est le plus souvent secondaire à la déshydratation.
- les courbatures. Tous les sportifs connaissent ces douleurs diffuses du lendemain, qui cèdent en 2 à 3 jours. Quelques étirements en fin d’exercice et un petit footing léger de décrassage le lendemain en viennent à bout.
- la contracture. Il s’agit de la contracture d’une partie du muscle souvent secondaire à un exercice violent, brutal sur un muscle mal préparé. L’exercice peut être poursuivi à chaud, la douleur se faisant plus présente le lendemain. L’étirement et la contraction du muscle sont douloureux. Elle doit être prise au sérieux car c’est un endroit en souffrance qui peut conduire à un accident plus grave. Le traitement associe le repos 5/6 jours, mésothérapie et soins locaux par pommades et kinésithérapie.
- l’élongation. Elle correspond à des micro-déchirures musculaires, la clinique est très proche de la contracture, seuls un examen clinique minutieux et/ou l’imagerie peuvent en faire la différence. Le repos d’une dizaine de jours est impératif associé à des traitements médicamenteux et locaux.
- la déchirure. Appelée claquage , elle correspond à la rupture d’un nombre important de fibres musculaires. Souvent décrite comme un coup de poignard, la douleur est soudaine et violente imposant l’arrêt immédiat du jeu. Le membre atteint gonfle et une ecchymose apparaît témoin du saignement profond. Le traitement est long imposant un arrêt de sport souvent supérieur à 4 semaines et doit être bien conduit afin d’éviter les séquelles et les complications.
- les ruptures musculaires. Ici le muscle est déchiré transversalement, avec perception d’un craquement lors de l’accident. Cliniquement on est proche de la déchirure avec en plus l’existence d’une tuméfaction au-dessus de la rupture, le muscle étant rétracté. L’arrêt du sport est ici de 2 mois environ avec, selon la localisation, des indications chirurgicales qui sont heureusement rares.
CONDUITE A TENIR SUR LE TERRAIN :
- Arrêter le jeu – Appliquer du froid (glace, bombe cryogel…).
- Confectionner un bandage compressif (bande circulaire souple non adhésive). – Ne jamais masser et prendre des médicaments sans l’avis du médecin.
- Consulter son médecin du sport qui prescrira au 3 ème jour une échographie s’il le juge nécessaire.
11) La hernie discale
Notre colonne vertébrale ou rachis est un édifice formé par un empilement de vertèbres et de disques.
Les disques intervertébraux, sorte de «coussinets» qui servent à amortir les chocs entre les vertèbres, sont composés d’un noyau gélatineux et d’une enveloppe fibreuse. Si la pression des vertèbres sur les disques est trop forte ou si l’un des disques est altéré, le noyau comprimé déchire l’enveloppe fibreuse et il est propulsé vers l’extérieur du disque, provoquant la hernie discale.
Cette Hernie Discale peut se produire dans n’importe quelle partie du disque. Elle n’a toutefois de conséquences cliniques que si elle se produit vers l’arrière en direction des racines nerveuses.
12) La Sciatique
Notre colonne vertébrale ou rachis est un édifice formé par un empilement de vertèbres et de disques.
Cette douleur suit un trajet bien déterminé selon l’étage de la racine nerveuse irritée et peut être la conséquence d’une hernie discale suite à un effort et à une désaxation de l’appareil locomoteur.
Les étages les plus fréquemment atteints sont entre la quatrième et cinquième vertèbre lombaire (sciatique L5) et entre la cinquième lombaire et le sacrum (sciatique S1).
La sciatique L5 : la douleur lombaire se prolonge sur la face externe de la cuisse et de la jambe, croise le dos du pied et gagne le gros orteil ;
La sciatique S1 : la douleur lombaire se prolonge sur la fesse, la face postérieure de la cuisse et de la jambe, et passant par la plante du pied, atteint le 5 éme orteil ;
Parfois la douleur est tronquée et s’arrête à la fesse ou à la cuisse ; d’autres fois, elle est remplacée par des sensations cutanées curieuses (diminution de la sensibilité, picotement…).
Certaines de ces pathologies font l’objet d’une prise en charge pluridisciplinaire (Radiologue, Podologue, médecin traitant, rhumatologue, chirurgien Orthopédique, neurologue, diabétologue, kiné, ostéopathe, psychiatre, entraîneur).
Votre Podologue correspond avec chacun des praticiens ou intervenants pour une prise en charge générale et globalisée la plus efficiente possible.
Votre médecin traitant est un acteur essentiel et central tout comme il devrait l’être dans la mise en place et l’application du protocole Fast track.
A ce titre, votre Podologue envoie de façon systématique ses conclusions et recoupements, analyses et diagnostics et compte-rendus à votre Médecin traitant.


